Recunoaşterea simptomelor de psoriazis precum apariţia de plăci roșiatice, acoperite de coji alb-sidefii şi întărirea pielii din zonele afectate, este esenţială în controlul viitor al factorilor declanşatori şi în iniţierea unui tratament. Psoriazis este o boală cronică inflamatorie, cu o prevalenţă de 2-4% din populaţia generală, ce poate ajunge debilitantă şi afecta, irevesibil, viaţa pacientului. Iată ce este important să ştiţi atât pentru a putea controla boala, cât şi pentru a înţelege suferinţa persoanelor afectate.
- Ce este psoriazisul?
Psoriazis este o boală inflamatorie autoimună, denumită corect ”boală psoriatică” (https://www.alphega-farmacie.ro/articole/afectiuni/psoriazisul-o-privire-moderna-asupra-unei-boli-antice) . Este o afecțiune dermatologică cronică, fiind cauzată de un răspuns imunitar anormal, care determină o regenerare accelerată a celulelor pielii. În mod normal, celulele pielii se reînnoiesc în aproximativ 28-30 de zile, dar la persoanele cu psoriazis, acest proces are loc în doar 3-5 zile. Această creștere rapidă duce la acumularea de celule moarte la suprafața pielii, formând plăci şi pustule caracteristice. Psoriazisul nu este contagios și are o componentă genetică importantă.
Mecanismul de declanşare a bolii şi a puseelor are la bază sistemul imunitar, ce joacă un rol central în psoriazis, deoarece determină o hiperactivitate a limfocitelor T (un tip de globule albe) ce declanșează inflamația şi proliferarea excesivă a celulelor cutanate. Din acest motiv, psoriazisul este clasificat drept o boală autoimună, similar cu alte afecțiuni autoimune precum artrita reumatoidă sau lupusul.
Boala este de mai multe tipuri, în funcţie de modul de manifestare, cel mai frecvent fiind psoriazis în plăci sau vulgar, iar altele sunt psoriazis gutos, inversat sau pustular. În forme severe ale bolii, psoriazisul este asociat cu alte boli autoimune, cum ar fi artrita psoriazică, ce afectează articulațiile. De aceea, tratamentul pentru psoriazis poate include inclusiv terapii imunosupresoare sau biologice, care vizează reglarea răspunsului imunitar.
- Psoriazis – cauze şi factori declanşatori
Psoriazisul este o afecțiune autoimună cronică, caracterizată prin hiperactivitatea sistemului imunitar, ceea ce determină o proliferare excesivă a keratinocitelor și inflamație cutanată. Etiologia psoriazisului este multifactorială, implicând atât factori genetici, cât și factori de mediu.
Cauzele psoriazisului
- Factori genetici:
Psoriazisul prezintă o componentă ereditară, fiind frecvent întâlnit în istoricul familial al pacienților. Oamenii de ştiinţă au identificat multipli markeri genetici implicați în predispoziția la psoriazis, printre care gena HLA-Cw6, asociată cu debutul precoce al psoriazisului și evoluția severă a bolii. Totuşi, moștenirea genetică nu este suficientă pentru declanșarea bolii, întotdeauna existând şi alţi factori cauzatori.
De exemplu, disfuncția imunologică determină sistemul imunitar să recunoașcă eronat celulele pielii drept agenți patogeni, declanșând o reacție inflamatorie excesivă. Limfocitele T joacă un rol esențial în această patogeneză. Acestea activează citokine proinflamatorii (ex. TNF-α, IL-17, IL-23), care accelerează turnover-ul celular epidermic, de la 28-30 de zile la 3-5 zile.
Factori de mediu ce pot declanşa sau agrava psoriazisul
Anumite influențe externe (https://www.alphega-farmacie.ro/articole/frumusete-si-ingrijire/agresorii-pielii-si-cum-ii-combatem) pot determina apariția inițială a bolii sau pot provoca exacerbări la pacienții deja diagnosticați cu psoriazis:
- Stresul psihologic (https://www.alphega-farmacie.ro/articole/frumusete-si-ingrijire/problemele-dermatologice-o-perspectiva-psihosomatica) – nivelurile crescute de stres sunt recunoscute drept declanșatori majori ai puseelor psoriazice, prin activarea axei hipotalamo-hipofizo-suprarenaliene și creșterea inflamației sistemice.
- Infecții – infecțiile streptococice (ex. faringita streptococică) pot declanșa psoriazisul gutat, o formă acută caracterizată prin leziuni eritemato-scuamoase mici, în formă de picătură.
- Leziuni cutanate (Fenomenul Koebner) – traumatismele pielii, precum tăieturi, zgârieturi, arsuri solare sau intervenții chirurgicale, pot induce apariția leziunilor psoriazice pe zonele afectate, printr-un mecanism cunoscut sub numele de fenomen Koebner.
- Medicația – anumite medicamente pot exacerba psoriazisul, printre cele mai frecvente fiind: beta-blocantele (ex. propranolol), litiul (utilizat în tulburarea bipolară), antimalaricele (ex. clorochina), AINS (antiinflamatoare nesteroidiene)
- Factori de stil de viață – consumul excesiv de alcool și fumatul sunt factori agravanți, contribuind la stresul oxidativ și la inflamația sistemică.
- Climatul și condițiile meteorologice – vremea rece și uscată poate determina deshidratarea pielii și apariția puseelor de psoriazis.
- Fluctuațiile hormonale – modificările hormonale, precum cele din pubertate, sarcină sau menopauză, pot influența evoluția psoriazisului prin mecanisme imune și metabolice.
Înțelegerea acestor factori permite pacienților să gestioneze mai eficient boala, reducând frecvența și severitatea puseelor prin strategii preventive și terapii personalizate.
- Psoriazis – simptome şi impactul asupra tegumentelor
Psoriazisul nu este contagios, boala nu se transmite de la o persoana la alta, aşadar puteţi menţine relaţii sociale cu persoanele afectate, iar acestea îşi pot desfăşura viaţa cât mai normal posibil. Din păcate, simptomele resimţite sunt cele care fac, deseori, imposibilă sau dificilă participarea la multe activităti cotidiene, anumite forme de psoriazis fiind debilitante atât fizic, cât şi psihic.
Recunoașterea psoriazisului
Cele mai vizibile simptome în psoriazis sunt cele cutanate, acestea fiind si cele mai frecvente semne clinice:
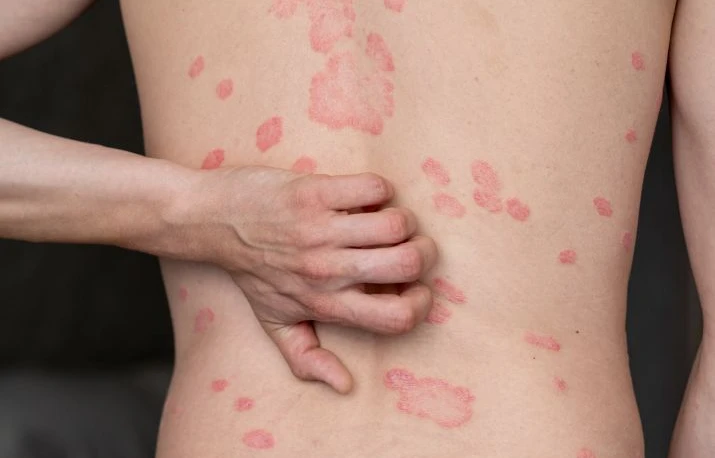
- Plăci eritemato-scuamoase bine delimitate: Cea mai frecventă formă, psoriazisul în plăci, se manifestă prin leziuni cutanate eritematoase, reliefate, acoperite cu scuame alb-sidefii sau gri-argintii. Acestea sunt localizate predominant pe coate, genunchi, scalp și în regiunea lombară.
- Variabilitate cromatică a leziunilor cutanate:
- Pe fototipurile deschise (pielea deschisă la culoare), plăcile apar roșii sau roz, cu scuame argintii.
- Pe fototipurile medii (măslinii, brune), plăcile pot avea o nuanță somon cu scuame argintii.
- Pe fototipurile închise, leziunile pot fi violacee cu scuame cenușii sau maro închis.
- Xeroză și fisuri cutanate: Pielea afectată devine uscată, fisurată, iar în cazurile severe poate prezenta fisuri sângerânde, mai ales în urma traumatismelor mecanice (scărpinare).
Tabloul clinic complet
Simptome comune
- Leziuni cutanate eritemato-scuamoase: Plăcile hiperkeratozice, pruriginoase sau dureroase, sunt frecvent localizate pe coate, genunchi, scalp și zona lombară.
- Piele uscată, fisurată: Poate genera senzație de prurit și sângerare în urma traumatismelor repetate.
- Distrofii unghiale: Modificări ale unghiilor, precum onicodistrofia psoriazică (îngroșare, crestate, onicoliză – desprinderea unghiei de patul unghial).
- Prurit și senzație de arsură cutanată: Disconfort marcat, uneori însoțit de hiperalgezie (sensibilitate exagerata fata de stimuli durerosi).
Psoriazisul este de mai multe tipuri, în funcţie de tipul de leziuni, localizarea acestora şi alte simptome specifice. Iată clasificarea psoriazisului și manifestările clinice:
- Psoriazis în plăci (Psoriasis vulgaris)
Este cea mai frecventă formă clinică, întâlnită în 90% din cazuri. Pacienţii prezintă plăci eritemato-scuamoase bine delimitate, pe suprafeţe extinse şi simetrice, acoperite de scuame alb-sidefii, cu localizare tipică, pe coate, genunchi, scalp, regiunea lombară, ce prezintă tendință la fisurare și sângerare.
- Psoriazisul gutat
Debutează acut, de obicei cu leziuni de mici dimensiuni, în formă de picătură. Afecetează înn primul rând copii și adolescenții, fiind declanșat în majoritatea cazurilor, de infecții faringiene (cu Streptococ de grup A). Se localizează predominant pe trunchi, brațe și membre inferioare.
- Psoriazisul invers
Se manifestă prin plăci netede, eritematoase, localizate în pliurile cutanate (axilar, submamar, inghinal sau abdominale, la persoanele supraponderale). De obicei, lipsesc scuamele specific celorlalte tipuri de psoriazis, dar prezintă disconfortului local.
- Psoriazisul eritrodermic
Este o formă rară şi severă, ce constă în eritem difuz și descuamare generalizată la nivelul întregului tegument, cu mâncărime intensă şi senzație de arsură. Psoriazisul eritrodermic poate apărea brusc și necesită, de obicei, tratament de urgență, deoarece poate duce la complicații severe, precum infecții, deshidratare, insuficiență cardiacă, hipotermie și malnutriție.
- Psoriazisul pustulos
Se manifestă prin pustule sterile cu conținut albicios (fără infecție bacteriană), localizate pe palme și plante (tălpi) sau, în forme severe, generalizat. Pielea devine dureroasă și sensibilă.
- Artrita psoriazică
Artrita psoriazică se caracterizează prin durere articulară, tumefiere și redoare matinală (rigiditate accentuată dimineața). Pe măsură ce boala progresează, pot apărea deformări articulare și dactilită (umflarea degetelor). În cazuri mai severe, boala afectează funcţionarea coloanei vertebrale sau articulațiile mâinilor și picioarelor.
Psoriazisul are şi alte tipuri de manifestări, extracutanate, cu impact sistemic sever. Acestea vizează afectarea afectarea unghiilor, afectarea oculară, ce poate indica un tip de psoriazis ocular, manifestat prin uveită sau conjunctivită cronică şi disconfortul nocturn determinat de prurit sau senzația de arsură ce periclitează calitatea somnului. Impactul psihologic este unul major la pacienţii cu psoriazis, întrucât stigmatizarea socială și aspectul vizibil al leziunilor pot conduce la anxietate, depresie și retragere socială.
- Diagnosticarea psoriazisului
Medicul dermatolog va diagnostica psoriazisul în principal prin examinare clinică. În anumite cazuri, pot fi necesare investigații suplimentare pentru confirmarea diagnosticului sau excluderea altor afecțiuni dermatologice, ce pot avea simptome iniţiale similare.
Examinarea clinică va consta în evaluarea modului în care se prezintă pielea, scalpul și unghiile pentru identificarea leziunilor caracteristice, cum ar fi plăcile eritemato-scuamoase bine delimitate, acoperite cu scuame alb-sidefii. Medicul analizează dimensiunea, forma, distribuția și aspectul leziunilor cutanate şi va discuta cu pacientul pentru a investiga prezența pruritului, a senzației de arsură cutanată sau a durerilor articulare. El analizează antecedentele familiale şi evaluează posibilii factori declanșatori, cum ar fi infecțiile recente, nivelul de stres și medicamentele administrate.
Atunci când diagnosticul este incert sau se impune diferențierea de alte afecțiuni dermatologice (ex. eczema, lupus), se poate realiza biopsie cutanată. De asemenea, dacă pacientul prezintă dureri articulare sau tumefacție, se pot recomanda analize de sânge și investigații imagistice (ex. radiografii, RMN) pentru confirmarea sau excluderea artritei psoriazice sau a altor tipuri de artrită.
Gravitatea bolii este stabilită în funcţie de suprafaţa afectată şi de intensitatea leziunilor, în: ușoară (60% dintre cazuri), moderată (30% dintre cazuri) şi severă (10% dintre cazuri). Stabilirea severității este esențială pentru iniţierea tratamentului adecvat.
- Psoriazis – tratament medicamentos şi remedii naturale
Opțiunile terapeutice pentru psoriazis variază în funcție de severitatea și tipul bolii, precum și de nevoile individuale ale fiecărui pacient şi includ tratamente topice, de aplicat pe pielea afectată de boală, fototerapie, tratamente sistemice, precum şi adaptarea stilului de viată la condiţiile bolii. De asemenea, există şi remedii naturale, care pot avea efect pozitiv asupra erupţiilor cutanate.
Tratamente topice
- Creme şi unguente cu corticosteroizi, sunt disponibile în farmacii fără prescripție pentru formele ușoare și pe bază de rețetă, în formule mai puternice. Corticosteroizii topici reduc inflamația și încetinesc proliferarea celulelor epidermice, însă utilizarea lor trebuie monitorizată atent, deoarece pot provoca subțierea pielii.
- Analogii de vitamina D (Calcipotriol/Calcipotrienă) reglează proliferarea keratinocitelor și sunt adesea folosiți în combinație cu corticosteroizi.
- Acidul salicilic ajută la îndepărtarea scuamelor, dar utilizarea excesivă poate irita pielea.
- Gudron de cărbune reduce inflamația și pruritul, însă poate provoca iritație cutanată și sensibilitate crescută la razele ultraviolete.
- Retinoizii sunt eficienti în psoriazisul ușor (sub 20% din suprafața corporală) în asociere cu fototerapie sau corticosteroizi topici. Acționează prin normalizarea diferențierii keratinocitelor și reducerea inflamației, însă poate provoca iritație locală și fotosensibilitate, iar utilizarea sa este contraindicată în sarcină din cauza riscului teratogen.
Fototerapia utilizează diverse tipuri de radiații ultraviolete pentru a reduce inflamația și proliferarea excesivă a celulelor pielii, fiind o opțiune eficientă pentru tratamentul psoriazisului moderat-sever. Astfel, terapia UVB cu bandă îngustă este cea mai utilizată deoarece oferă o expunere țintită, în timp ce terapia UVB cu bandă largă este mai puțin utilizată din cauza eficacității reduse. Terapia cu laser excimer aplică raze UVB de mare intensitate direct pe leziuni, reducând astfel numărul de ședințe necesare. În cazurile severe, se poate folosi terapia PUVA (Psoralen + UVA), un tratament mai agresiv, care, însă, prezintă un risc crescut de efecte adverse, inclusiv cancer cutanat.
Tratamentele sistemice pentru psoriazis sunt utilizate în formele moderat-severe și acționează prin reglarea răspunsului imun și a proliferării celulare. Medicamentele biologice sunt administrate injectabil și țintesc componente specifice ale sistemului imunitar, iar imunosupresoarele, sunt eficiente, dar prezintă efecte adverse semnificative. Retinoizii orali sunt indicați în formele severe, întrucât influențează procesul de regenerare epidermică.
Remedii naturale în psoriazis
Remediile naturale sunt mai uşoare, dar şi cu rezultate limitate, ce pot fi utilizate complementar cu tratamentele medicamentoase sau independent de acestea. Iată ce puteţi încerca pentru a vă ameliora simptomele, mai ales în cazurile uşoare sau cel mult moderate de psoriazis.
- Aloe vera (https://www.alphega-farmacie.ro/articole/lifestyle-si-sanatatea-femeii/plante-medicinale-pentru-o-piele-sanatoasa) – cremele care conțin 0,5% aloe vera pot reduce pruritul, inflamația și descuamarea pielii. Se recomandă aplicarea de până la trei ori pe zi.
- Mahonia aquifolium – este o plantă cu proprietăți antiinflamatorii, ce poate ameliora simptomele psoriazisului. Se recomandă utilizarea topică a cremelor care o conțin.
- Turmeric – substanța activă a turmericului, curcumina, poate contribui la reducerea activității psoriazice deoarece reduce inflamația asociată cu psoriazisul. Este disponibil sub formă de capsule sau pudră, cu administrare orală.
- Ovăz coloidal – adăugarea de ovăz măcinat fin în apa de baie sau utilizarea produselor topice cu ovăz poate ameliora simptomele psoriazisului.
- Ulei de cocos – aplicarea topică de ulei de cocos ajută la înmuierea plăcilor psoriazice și la calmarea iritației.
- Canabidiol (CBD) – produsele ce conțin CDB (https://www.alphega-farmacie.ro/articole/cbd/beneficiile-canabidiolului-cbd-ului-pentru-psoriazis) pot încetini procesul de înmulțire a celulelor care provoacă leziunile specifice ale bolii;
- Acizii grași Omega-3 – sub formă de suplimente alimentare, acizii grași Omega-3 pot contribui la reducerea inflamației și severității psoriazisului, dar studiile sunt încă neconcludente în acest sens.
- Băile cu sare Epsom – o baie caldă cu sare Epsom poate ajuta la reducerea inflamației și la îndepărtarea scuamelor.
- Probioticele – consumul de alimente bogate în probiotice sau suplimentele alimentare cu probiotice special formulate pentru îngrijirea cutanată poate ajuta la echilibrarea sistemului imunitar și la gestionarea psoriazisului.
- Psoriazis - managementul bolii și stilul de viață
Psoriazisul poate perturba iremediabil viaţa celor afectaţi şi, chiar dacă tratamentele medicamentoase şi remediile naturale funcţionează, pentru un control mai bun al bolii pe termen lung este necesar să faceţi o serie de îmbunătăţiri în stilul de viaţă. Acestea vă vor ajuta să trăiţi mai sănătos, să aveţi mai multă energie şi mai multe resurse psihologice pentru un management corect al simptomelor.
Recomandări pentru îmbunătăţirea stilului de viață şi managementul psoriazisului
- Hidratarea pielii (https://www.alphega-farmacie.ro/articole/cbd/ingrijirea-pielii-cu-psoriazis-provocari) : Utilizați emolienți denși, fără parfum, pentru a menține pielea hidratată și a reduce recurențele psoriazisului.
- Îngrijirea în timpul băii: Folosiți apă călduță, limitați durata băii și adăugați ovăz coloidal sau uleiuri de baie pentru a calma pielea.
- Ajustarea dietei: Alegeţi să aveţi o alimentație echilibrată, bogată în fructe, legume, proteine slabe și acizi grași Omega-3. Unele persoane observă o ameliorare a simptomelor atunci când evită consumul de lactate, gluten, carne roșie şi alimente procesate.
- Exercițiile fizice și menținerea greutății optime: Chiar dacă poate fi dificil, pe fondul plăcilor cutanate şi a durerilor articulare, asiguraţi-vă că efectuaţi zilnic măcar un tip de activitate fizică uşoară sau moderată. Aceasta poate contribui la controlul greutății, la reducerea inflamației și la ameliorarea simptomelor.
- Gestionarea stresului: Practicați tehnici de relaxare, precum băile calde cu tărâţe de ovăz, meditația, yoga sau exercițiile de respirație profundă, pentru a minimiza impactul stresului asupra psoriazisului.
- Evitarea factorilor declanșatori: Protejați-vă pielea de expunerea excesivă la soare şi utilizaţi întotdeauna creme cu factor de protecţie solară minim 30SPF pe timpul zilei, reaplicate la fiecare 2 ore în timpul expunerii, evitați fumatul şi consumul excesiv de alcool.
- Menținerea hidratării: Utilizați un umidificator, mai ales în medii uscate, pentru a preveni uscarea pielii şi consumaţi minim 2 litri de lichide pe zi (apă, ceaiuri, supe de legume).
- Sprijin emoțional: Apelați la grupuri de suport sau specialiști în sănătate mentală pentru a gestiona impactul emoțional al psoriazisului.
Astfel, veţi reuşi să controlați mai eficient simptomele psoriazisului și să vă îmbunătăți calitatea vieții.
Surse:
https://www.nhs.uk/conditions/psoriasis/
https://www.niams.nih.gov/health-topics/psoriasis
https://www.webmd.com/skin-problems-and-treatments/psoriasis/psoriasis-signs-symptoms
https://www.mayoclinic.org/diseases-conditions/psoriasis/symptoms-causes/syc-20355840